龚单春 闫云飞 刘凯 张海东 于振坤*
南京医科大学附属明基医院耳鼻咽喉头颈外科
【摘要】
环后癌是下咽癌中隐匿性强、预后较差的类型,因解剖复杂及常规内镜视野受限,确诊时常已达晚期(T3~T4期),严重影响患者生存率。随着内镜技术的进步,早期(T1~T2期)环后癌的诊断率明显提高。然而,传统开放手术治疗早期环后癌常导致喉功能丧失,影响患者生活质量。下咽镜结合显像系统和微创技术在早期环后癌诊治中表现优异,可精确判定肿瘤范围,实现完整切除,具有术后恢复快、并发症少及喉功能保留率高的优势。本文系统阐述了下咽镜在环后癌诊治中的操作要点、适应证、禁忌证及并发症处理策略,为临床医生提供实用指导,以提升早期环后癌的诊疗效果并改善患者预后。
环后癌是下咽癌中少见类型,约占5%。环后区位于环状软骨板后方,延伸至食管入口,黏膜皱褶丰富。常规内镜受限于空间和角度,难以发现该区早期病变,环后癌确诊时多为局部晚期(T3~T4),预后较差[1,2]。近年来,窄带成像(narrow-band imaging,NBI)等内镜技术显著提高了早期(T1~T2)环后癌的诊断率,促使治疗策略向微创方向转变[3,4]。经口CO 2激光手术因环后区暴露困难,难以应用于环后癌的微创治疗。经口机器人手术具有可通过狭窄手术通道以及视野清晰等优点,但其普及率较低[5]。下咽镜结合内镜微创技术,在早期环后癌的治疗中具有优势,可精确判定肿瘤范围并切除,术后恢复快、保喉率高[6]。本文系统阐述环后区的解剖特点,总结下咽镜在早期环后癌诊治中的技术要点、适应证、禁忌证及并发症处理策略,旨在为临床医生提供实用指导,以提升诊疗效果并改善患者预后。
环后区解剖特点
环后区系环状软骨后方和环咽肌区,是下咽重要解剖区域,起到引导食物和液体从咽部进入食管、调控吞咽的功能。因其解剖位置隐匿,早期环后癌常被漏诊[7]。环后区的解剖边界为:上界至环杓关节后下缘,下界至环状软骨下缘与颈段食管衔接,外侧邻梨状窝内侧壁。组织层次由浅至深依次为黏膜层(由鳞状上皮构成)、黏膜下层(含密集血管和淋巴管网)、肌肉层(环杓后肌、咽下缩肌、环咽肌)及外膜层(环状软骨外膜)。神经支配主要由喉上神经内支和喉返神经分支提供感觉和运动支配。淋巴引流主要流向颈深淋巴结、气管旁淋巴结、咽后淋巴结。局部侵袭路径:向前侵及环杓后肌、环状软骨或声带;前外累及甲状腺、喉返神经或颈动脉鞘;外侧累及梨状窝;向下侵及颈段食管;向后突破咽后壁,侵犯椎前筋膜或颈椎[8,9]。环后区的解剖特点对环后癌的早期诊断和治疗构成挑战。
下咽镜临床应用
下咽镜是一种硬质弯曲内镜,专为下咽部病变的诊断和治疗设计。2006年,Satou等[10]将下咽镜联合上消化道内镜及碘染色技术应用于67例下咽部浅表癌(T1~T2期)的内镜下黏膜切除,疾病特异性5年生存率达100%。此后,下咽镜在经口内镜切除浅表口咽及下咽癌中的应用得到优化,结合内镜微创操作技术,显著提高了早期诊断率和R0切除率[11]。相较传统支撑喉镜,下咽镜具有开放性视野、术区显露充分、四手操作及无死角等优势,可精确判定肿瘤范围,术后恢复快,并最大程度保留吞咽和发声功能[12]。2019年,刘鸣团队引进下咽镜,提出“经口硬质下咽镜辅助手术(CLATOS)”理念,系统总结了其在下咽癌诊治中的临床应用[6]。2023年,Inoue等[13]结合凝胶浸没技术进一步优化下咽镜操作,提升了术中视野清晰度和操作精度。
一、下咽镜简介
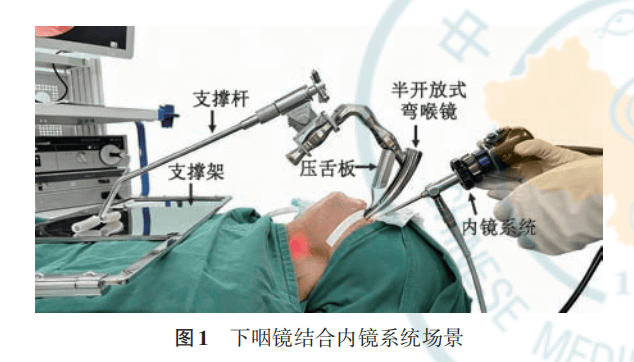
下咽镜由压舌板、半开放式弯曲喉镜、支撑杆及支撑架构成(图1)。通过上抬喉体,可充分暴露环后区、梨状窝、下咽后壁等难以暴露的部位,配合内镜系统可获得术区进一步放大、视野开放的效果,在明确肿瘤范围及其对周围结构的侵犯情况方面有着独特优势(表1)。

二、下咽镜操作技术要点
1.麻醉及体位选择:下咽镜操作需在全麻下进行,经口置入麻醉插管,使其固定于前牙中部。患者取仰卧位,头部后仰15~30度,以充分显露下咽部,便于下咽镜的置入和观察。
置入下咽镜:经舌体中部置入压舌板,再顺势置入下咽镜,此时需助手持内镜,配合显像系统将下咽镜准确放置于会厌喉面或舌根处,固定支撑杆,旋转支架螺旋钮,使喉体充分上抬,获得下咽部以及食管入口的整体视野。手术可在硬性内镜(30/45度鼻内镜或膀胱镜)或软性电子喉镜的显露下进行。在下咽镜的置入过程中,部分患者可能由于舌体较大或软腭紧张而导致置入困难。此时,术者可适当调整患者头部位置或增加全身肌松药量,以便更顺利地置入下咽镜。
2.具体操作:术者可进行双手操作,一手持抓钳,另一手持能量器械进行切割。下咽镜下操作可选用针形电极或低温等离子射频,二者各有优缺点,可结合使用。针形电极较为精准,可获得清楚的切除边界,但止血效果欠佳;低温等离子射频操作温度低,具有消融和止血功能,同时具有吸引功能,有效减少了术中出血及炭化,但由于本身结构因素导致其切割精度较差。另外腔镜电钩等其他能量平台亦可选用。针对发生于环后区的良性肿瘤,如血管瘤、纤维血管性息肉或孤立性纤维瘤等,沿正常解剖间隙及肿瘤边界即可完整切除[6];针对早期浅表环后癌,术前MRI可辅助判断肿瘤浸润深度[9],术中结合NBI,有助于明确肿瘤的边界,做到肿瘤的R0切除。
三、适应证与禁忌证
1.适应证:下咽镜技术适用于以下环后区病变的微创诊断与治疗,需结合NBI、MRI或CT评估病变范围和浸润深度。(1)早期环后癌:T1期浅表鳞状细胞癌、经选择的可以切除的T2病变,病灶局限于黏膜或黏膜下层(浸润深度<5 mm),MRI或CT显示无软骨(特别是环状软骨)或深部软组织侵犯。(2)上皮内癌变:包括原位癌或微浸润癌(浸润深度<1 mm)。(3)复发性病变:放疗、化疗或免疫治疗后局部复发的孤立性病灶,影像学评估显示病变局限于环后区黏膜或黏膜下层,无深部侵犯。(4)良性病变:环后区的囊肿、边界清楚的血管瘤、纤维血管瘤或孤立性纤维瘤等。(5)诊断性活检:影像学或内镜检查提示环后区可疑病变,需组织学确诊,特别适用于常规电子或纤维内镜无法充分显露的病例。
2.禁忌证:下咽镜手术的禁忌证分为绝对禁忌证和相对禁忌证,需综合患者全身状态、肿瘤分期和解剖条件评估。
绝对禁忌证:(1)晚期肿瘤:T3~T4期环后癌,侵犯杓状软骨,伴深部软组织侵犯(如椎前筋膜、颈椎)、广泛淋巴结转移(N2~N3)或远处转移(M1),MRI/CT显示肿瘤累及喉外结构或颈动脉鞘。(2)严重全身疾病:重度心肺功能不全[纽约心脏病协会(NYHA)心功能分级Ⅳ级,或第1秒用力呼气容积(FEV1)<30%]、未纠正的凝血功能障碍[国际标准化比值(INR)>2.0或血小板<50×10 9/L]或无法耐受全身麻醉的其他疾病。(3)喉功能不可恢复:肿瘤广泛侵犯喉内结构(如双侧声带、杓状软骨),术后无法保留有效吞咽或发声功能。
相对禁忌证:(1)解剖学限制:严重颈部僵硬、颌骨畸形或舌体肥大导致下咽镜置入困难,术前需评估颈部活动度和口腔开口度。(2)局部感染:环后区或咽喉部急性感染,需控制感染后再考虑手术。(3)高龄或轻度心肺功能不全:年龄>80岁或NYHAⅡ~Ⅲ级心功能不全,需多学科评估手术耐受性。(4)复杂复发性病变:多次放疗后局部瘢痕化或纤维化导致组织分界不清,增加R0切除难度,需结合MRI/CT评估可行性。
四、临床病例示例
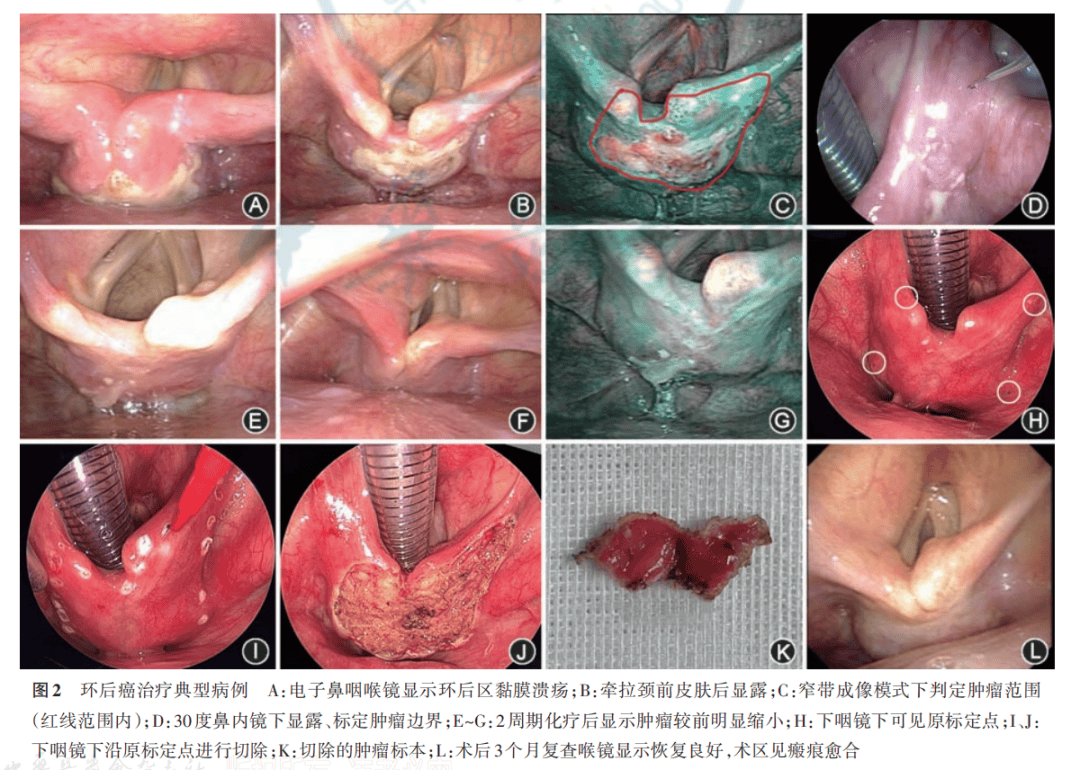
患者男,65岁,因“咽部异物感2个月余”入院,诊断为环后癌(cT2N0M0)。电子喉镜检查见环后区溃疡型新生物,右侧声带活动受限,牵拉颈前皮肤后暴露环后区,NBI模式判定肿瘤范围(图2A~C)。全麻经下咽镜暴露环后区,在30度鼻内镜下,显露肿瘤边界,并进行染色标定(图2D)。同期行肿物活检示:鳞状细胞癌。经2周期紫杉醇+顺铂(TP)方案诱导化疗后,肿瘤明显缩小(图2E~G),临床诊断为环后癌(ycT1N0M0)。下咽镜下可见原标定点(图2H)。在下咽镜下沿原标定点进行切除,将病变黏膜完整剥离,未损伤深层肌肉(图2I~K)。术后病理示:环后区黏膜局灶少许鳞状细胞癌。术后辅助调强放疗,靶区1总剂量60 Gy,分30次照射;靶区2总剂量54 Gy,分30次照射。3个月后复查喉镜:术区见瘢痕形成,无可疑新生物,双侧声带活动良好(图2L)。患者术后吞咽功能良好,无呼吸困难、声嘶等并发症。
五、颈部淋巴结的处理
环后癌淋巴引流丰富,常双侧转移,故无论N0还是N+,均建议双侧干预(放疗或清扫)。
1.cN0病例(无临床淋巴结转移):选择性颈处理,由于隐匿转移风险高,推荐对颈部双侧Ⅱ~Ⅳ区淋巴结进行选择性治疗。即使N0,也需覆盖潜在转移区。观察策略:仅限于低风险即T1N0期(外生性病变),需密切随访(每3~6个月行影像学检查);否则不推荐。
2.cN+病例(有临床淋巴结转移):全面颈处理,推荐双侧颈清扫或高剂量放疗,针对N1~N3期。
六、围手术期并发症的预防与处理
经下咽镜手术治疗环后癌的术后并发症包括喉部水肿、术后出血、感染、喉返神经损伤、吞咽困难及瘢痕狭窄等,需系统预防和及时处理,以确保患者安全和功能保留。
(一)喉部水肿
1.预防:(1)术前通过影像学及内镜评估气道狭窄风险,必要时行预防性气管切开。(2)术中使用低温等离子射频(温度<60℃)或针形电极,减少热扩散,避免过度牵拉环杓后肌或咽后壁。(3)术中注射生理盐水与肾上腺素混合液(0.02 mg/ml)抬高黏膜,保护深层组织。
2.处理:(1)术后定期内镜观察水肿程度,轻度水肿可静脉滴注地塞米松3~5 d(5~10 mg,每日1~2次)或甲泼尼龙3~5 d(50~100 mg,每日1~2次)。避免长期使用(>5 d)以防免疫抑制,同时监测血糖和电解质。(2)严重水肿(气道狭窄>50%)需行紧急气管切开。(3)术后24 h内监测呼吸频率和血氧饱和度,预防迟发性气道梗阻。
(二)术后出血
1.预防:(1)术前评估凝血功能,纠正凝血障碍(INR<1.5,血小板>100×10 9/L)。(2)术中结合解剖标志,避免损伤喉上动脉分支。(3)术中使用低温等离子射频封闭小血管或借助喉钳夹住出血点进行单极电凝止血,或用双极电凝。
2.处理:(1)少量渗血可局部冷敷、冰水含漱,应用止血药物。(2)出血较多时需紧急内镜探查,必要时颈部开放止血,或介入止血。
(三)感染
1.预防:(1)术前控制血糖,清除咽喉部急性感染。(2)术中严格无菌操作,术毕冲洗创面。(3)术后预防性使用抗菌药物。
2.处理:(1)轻度感染可延长抗菌药物疗程。(2)重度感染,做分泌物及血培养及药敏,抗菌药物升级和营养支持。(3)定期内镜随访(术后1周、1个月),监测创面愈合。
(四)术后环杓关节固定
1.预防:(1)术中注射生理盐水与肾上腺素混合液(0.02 mg/ml)抬高黏膜,保护深层肌肉及喉返神经分支。(2)术中使用低温等离子射频(温度<60℃)或针形电极,减少热扩散。
2.处理:(1)如出现呼吸困难,需行气管切开。如3~6个月无改善,可行内镜下激光一侧杓状软骨及声带呼吸部切除,以期拔除气管套管。(2)如出现严重进食误吸,可鼻饲饮食。如3~6个月无改善,可进行一侧声带内移术,以期恢复经口进食。(3)营养神经药物治疗。
展望
★
参考文献略





