想象一下,你的胰腺突然“自我攻击”,像火山爆发一样释放出致命炎症——这就是急性胰腺炎的恐怖真相!
这种被称为“普外科第一急症”的疾病,能在数小时内让强壮的青壮年陷入生死危机。2025年国际胰腺病学会最新指南显示,我国急性胰腺炎发病率已达十万分之八十,重症患者死亡率高达30%。
为什么你的胰腺正在"自残"?
胰腺,这个位于胃后方的"消化工厂",负责分泌消化酶帮助分解食物。但当这些酶在胰腺内部提前激活,开始"消化"自身时,就会引发急性胰腺炎。
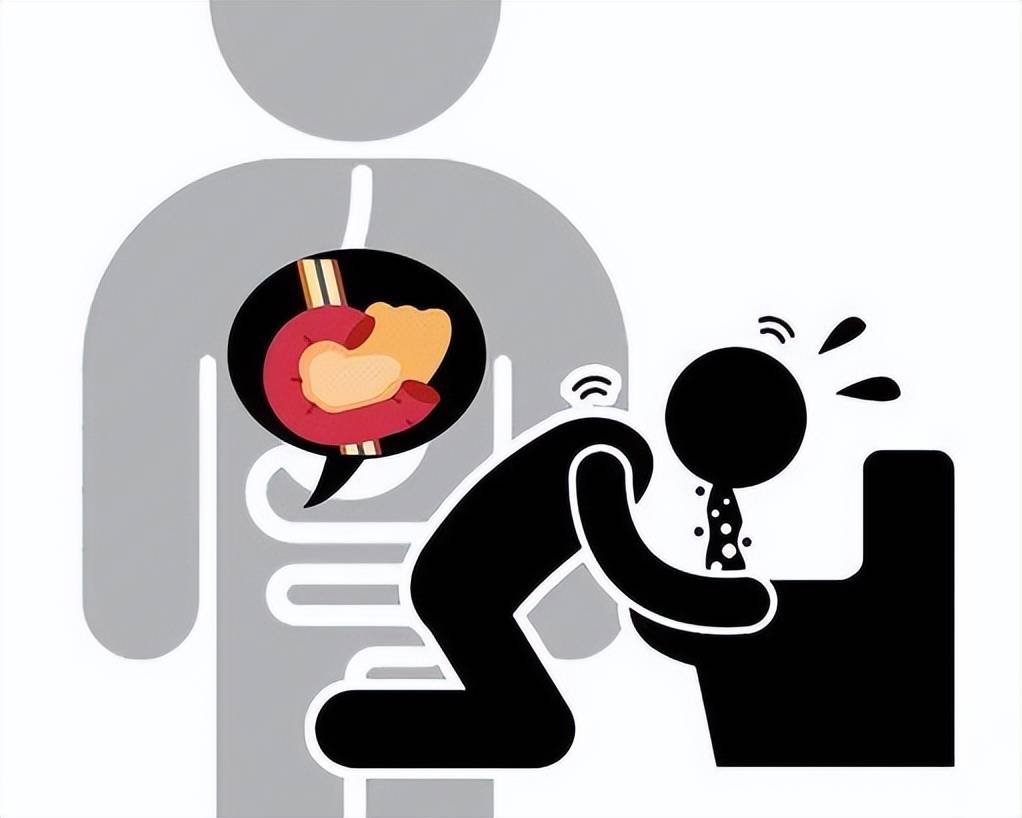
这种疾病不是普通的"肚子痛",而是"上腹部持续性的剧烈疼痛,像刀割一样,甚至会向腰背部放射"。更可怕的是,呕吐后疼痛丝毫不缓解——这与普通肠胃炎完全不同。

三大元凶:谁是胰腺的“杀手”?
第一名:胆石症(约40%的病例)
胆管和胰管在进入肠道前汇合成一条通道。当胆结石堵塞这个共同通道时,胰液无法正常排出,压力升高,导致胰腺“自我消化”。医学上称之为“胆源性胰腺炎”。
第二名:酒精(约30%的病例)
长期过量饮酒会直接损伤胰腺细胞,改变胰液成分,导致蛋白质在胰管内沉积形成栓子,阻塞胰液流出。一次大量饮酒也可能直接诱发胰腺炎。
危险饮酒量:研究表明,男性每日摄入酒精超过60克(相当于150毫升52度白酒),女性超过40克,胰腺炎风险显著增加。
第三名:高甘油三酯血症(约10%的病例)
血液中过高的甘油三酯会在胰腺毛细血管中分解,产生大量游离脂肪酸,直接毒害胰腺细胞。这是最容易被忽视却增长最快的原因。
警戒线:当甘油三酯水平超过11.3 mmol/L时,急性胰腺炎风险急剧增加;超过22.6 mmol/L时,24-48小时内可能发病。
其他原因:某些药物(如利尿剂、雌激素)、创伤、感染、自身免疫性疾病、肿瘤等也可能诱发胰腺炎。约10-15%的病例找不到明确原因,称为“特发性胰腺炎”。

识别警报:急性胰腺炎的典型症状
急性胰腺炎的症状有时会伪装成普通的“胃痛”,但以下几个特点可以帮助识别:
1. 剧烈上腹痛:突发的持续性剧痛,常向背部放射,身体前倾时可能稍有缓解
2. 伴随恶心呕吐:呕吐后腹痛不缓解,这是与普通胃肠炎的重要区别
3. 腹部压痛:特别是上腹部,但初期腹肌不紧张,医学上称为“症状与体征不符”
4. 严重腹胀:由于肠道麻痹,出现“肠麻痹”表现
5. 发热:常在发病后1-3天出现
6. 黄疸:如果病因是胆结石,可能出现皮肤、眼睛发黄
危险信号:一旦出现呼吸急促、心率加快、意识模糊、少尿或无尿、皮肤出现瘀斑等症状,提示可能已发展为重症胰腺炎,必须立即就医!

诊断与治疗:与时间赛跑
医生通常会通过以下方式确诊:
1. 血液检查:血淀粉酶和脂肪酶升高(常在正常值3倍以上)
2. 影像学检查:腹部超声、增强CT或MRI,评估胰腺坏死程度和并发症
3. 严重程度评估:使用APACHE II、Ranson等评分系统预测病情发展
治疗原则:
1. 早期积极液体复苏:补充大量液体,维持循环稳定
2. 疼痛控制:使用强效止痛药
3. 营养支持:轻症可短期禁食,重症需早期肠内营养
4. 病因治疗:如胆源性胰腺炎需解除胆道梗阻
5. 并发症处理:感染性坏死、假性囊肿等可能需要微创或手术干预
预防胜于治疗:守护你的胰腺
饮食管理
1. 限制高脂肪食物:减少油炸食品、肥肉、动物内脏、奶油制品的摄入
2. 控制饮酒:男性每日酒精不超过25克,女性不超过15克
3. 增加膳食纤维:多吃蔬菜、水果、全谷物
4. 规律进餐:避免暴饮暴食,尤其是高脂大餐
生活方式调整
1. 保持健康体重:肥胖是胰腺炎的重要危险因素
2. 定期体检:尤其是有胆结石、高血脂、糖尿病的人群
3. 合理用药:避免滥用可能损伤胰腺的药物
4. 控制血脂:高甘油三酯者需在医生指导下用药
特别提醒
胆结石患者应定期复查,必要时考虑胆囊切除,预防胆源性胰腺炎。高甘油三酯血症患者应将血脂控制在安全范围。
急性胰腺炎不是普通的“肚子疼”,而是一种可能危及生命的严重疾病。它的发生往往与我们不良的生活习惯密切相关。
身体如同精密的仪器,胰腺虽小,作用却大。每一次暴饮暴食,每一次过量饮酒,都是对它的沉重负担。现代生活节奏快,压力大,我们常常用美食和美酒犒劳自己,却忽视了身体发出的警告信号。





