编者按:第十五届上海泌尿肿瘤学术大会在上海浦东隆重召开,大会汇聚了国内外泌尿肿瘤领域的顶尖专家,围绕肾癌、前列腺癌等议题展开深入探讨。四川大学华西医院泌尿肿瘤MDT团队代表曾浩教授应邀出席,在会上分享了团队在非透明细胞肾细胞癌(NCC-RCC)原发灶及转移灶减瘤性外科手术方面的最新探索与“华西经验”,为这种特殊且预后较差的肾癌亚型提供了新的综合治疗策略。
系统治疗局限下的外科机遇:NCC-RCC的独特挑战
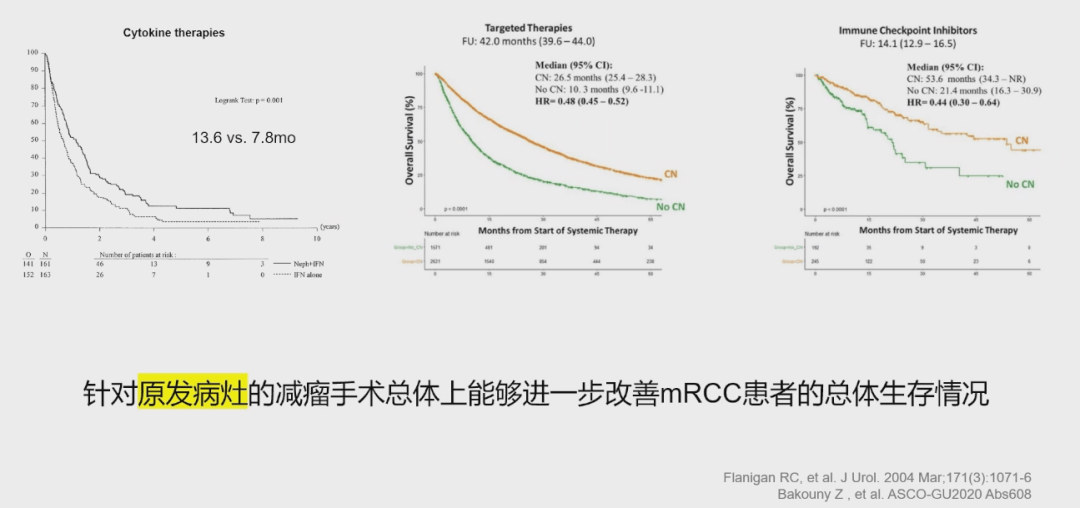
曾浩教授在报告伊始指出,尽管过去三十年肾癌的系统化治疗取得了显著进步,但患者的整体中位平均生存时间仍徘徊在60个月之内,提示进一步提高生存期仍是临床关注的焦点。泌尿系统肿瘤,特别是肾癌和前列腺癌,从分子进化的模式来看,具有特别适合进行原发或转移病灶减瘤性切除手术的特征,为泌尿外科医生提供了巨大的施展平台。然而,以CARMENA和SURTIME研究为代表的临床试验,一度让外科医生对减瘤手术的价值产生困惑。
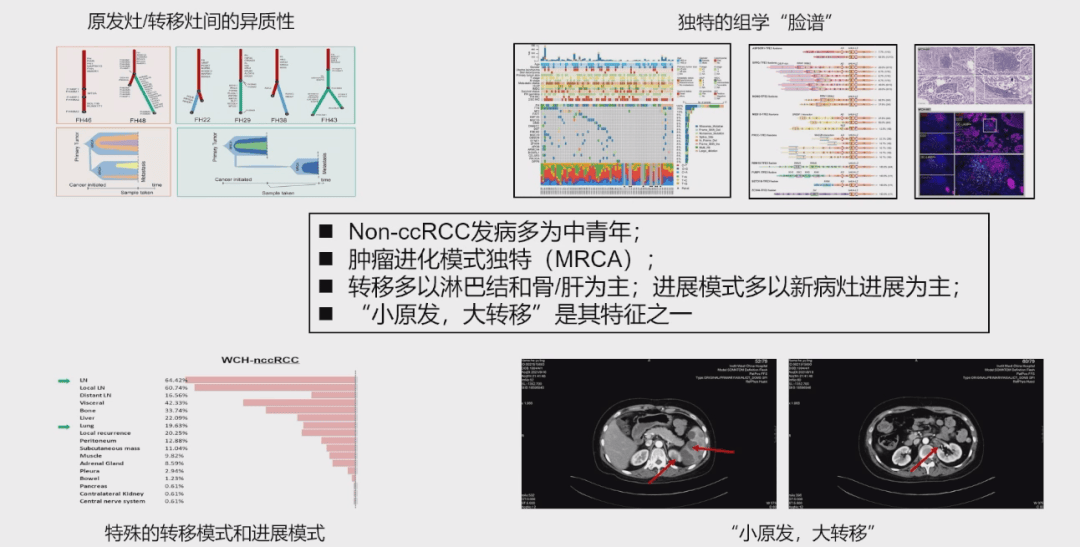
曾浩教授强调,团队的关注点聚焦于预后更差、证据更缺乏的非透明细胞肾细胞癌(NCC-RCC)。与透明细胞癌相比,NCC-RCC在临床上呈现出独特的挑战:发病年龄轻、原发病灶小、转移病灶肿瘤负荷大,且对目前的标准系统化治疗效果非常有限。更重要的是,对于NCC-RCC原发灶或转移灶的减瘤性治疗,目前几乎没有任何高级别的临床证据或指南推荐。
曾浩教授介绍:“我们中心前期的探索发现,NCC-RCC患者多为37到39岁的中青年,其进化模式非常独特,是一种快速进展的单克隆进化模式,特别适合于原发病灶的减瘤。此外,其转移方式更倾向于淋巴结、骨和肝转移,肺转移相对较少。这种‘小原发、大转移’的进展模式,恰恰为我们在转移病灶方面进行局部治疗提供了可能性。”
华西MDT诊疗策略:基于分子特征的精准外科干预
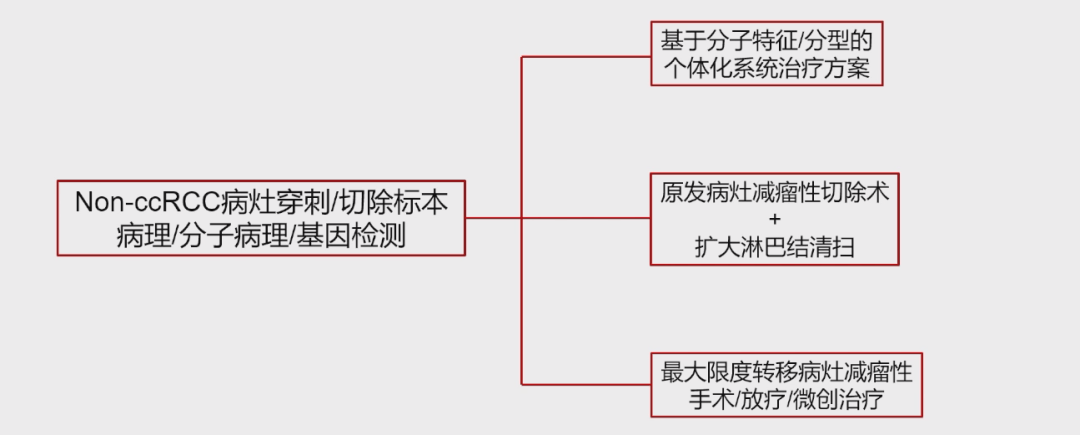
基于这些独特的病理生物学特征,四川大学华西医院肾癌团队在过去几年中制定了一套多学科协作(MDT)的诊疗策略。该策略的核心在于结合外科手术的减瘤优势、局部治疗的精准性,以及分子特征指导下的系统化治疗。
该诊疗策略包含三个主要维度:
原发病灶减瘤: 针对原发病灶,进行减瘤性切除并辅以扩大淋巴结清扫。
转移病灶局部治疗: 针对转移性病灶,进行最大限度的局部治疗,包括手术、放射治疗(RT)、立体定向放疗(SBRT)、微创治疗(如冷冻、射频)。
系统化治疗:根据患者的分子特征制定个体化的系统化治疗方案。
在制定手术计划之前,精准的影像学诊断至关重要。华西团队与放射科紧密合作,致力于高侵袭性NCC-RCC的影像预警。通过磁共振的特殊序列,团队已能对FH缺陷型肾细胞癌和部分TFE3重排型肾细胞癌达到很高的预警水平。例如,FH缺陷型肾细胞癌的CT影像学预警准确率已从原来的14%提升到了接近90%的磁共振准确预警水平。
“华西经验”八大手术场景:从预防性清扫到寡进展处理
曾浩教授随后通过八个极具代表性的临床场景,系统地分享了华西团队在不同情况下实施减瘤性外科手术的经验与思考。
1. 预警指导下的保肾与R0切除(场景一):
对于高侵袭性NCC-RCC,术前精准预警指导了手术策略。对于需保肾的高侵袭性非透明细胞癌,团队实施了宽切缘切除(如切缘达到1公分左右),确保肿瘤获得控制的同时,最大限度保留了肾功能。一个具有PTEN缺失的嫌色细胞性肾细胞癌患者,即通过这种策略获得了肾脏保留和肿瘤的良好控制。
2. 预防性的扩大淋巴结清扫(场景二):
与透明细胞癌不同,NCC-RCC即使影像学上未发现明确淋巴结转移,仍可能存在转移。一名14岁的TFE3重排型肾细胞癌小女孩,在术前预警指导下,接受了根治性切除和预防性的腹膜后淋巴结清扫。结果显示,清扫的11枚淋巴结全部出现微转移。通过此策略,患者获得了R0切除,术后未进行后续治疗,目前处于无疾病证据(NED)状态。
3. 3D打印辅助下的同步转移瘤减瘤(场景三):
针对同时转移的非透肾癌患者,外科手术减瘤的精细度至关重要。曾浩教授指出,非透肾癌的腹膜后淋巴结转移与周围正常组织界限相对清晰,有利于精细解剖。通过3D打印技术辅助血管旁淋巴结的区分,一名SMARCB1缺陷性肾细胞癌患者在腹膜后淋巴结转移的情况下,通过手术将中位生存时间从正常的5到6个月延长到了22个月,充分体现了减瘤手术的价值。
4. 异时转移的全病灶局部治疗(场景四):
对于出现异时转移和复发,且病灶可切除的患者,华西团队坚持所有病灶的全病灶局部治疗。一名FH肾细胞癌患者在右肾局部复发并多发腹膜后淋巴结转移和骨转移后,接受了右肾根治性切除、淋巴结清扫、腹壁肿瘤切除,并对孤立的骨病灶进行了SBRT的放射性治疗。该患者获得了超过三年以上的生存获益。即使是无法完整切除的患者,团队也对可切除病灶进行最大化切除,为后续系统化治疗争取了超过60个月的总体生存时间延长。
5. 系统治疗期间的寡进展处理(场景八):
在系统化治疗期间,部分患者可能出现小于三处的病灶寡进展(Oligo-progression),而其他病灶保持稳定。曾浩教授强调,团队仍会对这些寡进展病灶进行相应的处理。一名参与临床试验的患者在治疗期间先后两次出现寡进展,团队通过腹腔镜完成了二次减瘤手术。甚至在第三次进展时,团队依然通过腹腔镜对髂血管和腹股沟淋巴结进行了切除,并对皮下转移病灶进行了冷冻治疗。这种积极的局部干预策略,最大限度地延长了患者的治疗窗口和生存期。
总结与展望:探索驱动NCC-RCC生存曲线的延长
曾浩教授总结道,通过过去五年针对295名NCC-RCC患者进行的局部治疗探索,患者的总体中位生存时间已从原来的不足30个月延长到了53.97个月。无论是同步转移、异时转移,还是不同转移病灶的亚组分析,结果均表明:只要经过充分评估和准备,外科手术能为NCC-RCC患者带来显著的治疗效果。
团队的局部治疗是多模式的集合,包括外科手术、冷冻治疗、射频治疗以及放射线治疗。这些局部治疗与个体化、精准化的系统化治疗相结合,共同提升了患者的疗效。
曾浩教授最后指出:“目前,所有这些减瘤性的局部治疗工作在现行指南中仍属于探索性范畴,甚至未被推荐。但我们的临床实践是在真实世界中进行大胆尝试和探索。未来,我们需要更大样本量的积累,在合适的人群中选择合适的局部治疗方案,联合我们的系统化治疗,才能让非透明细胞肾细胞癌这部分年轻的患者获得他们应有的更长的生存获益。”
非透明细胞肾细胞癌减瘤外科治疗的创新进展,不仅为临床带来了更多治疗选择,也彰显了中国团队在全球泌尿肿瘤领域的重要探索与贡献。

曾浩 教授
四川大学华西医院
泌尿外科、教授、博士生导师
中华医学会泌尿分会青年委员会委员兼秘书长
中华医学会泌尿分会肿瘤学组委员
中国医疗保健国际交流促进会泌尿健康促进分会委员兼副秘书长/青年委员会副主任委员
CSCO前列腺癌/CSCO尿路上皮癌/CSCO肾癌专家委员会委员
四川省泌尿外科专委会常务委员
四川省泌尿外科专委会肿瘤学组副组长
四川省肿瘤(精准治疗)学会泌尿生殖肿瘤专委会主任委员
四川省抗癌协会泌尿男生殖系肿瘤专委会常务委员兼秘书长
先后主持国家自然科学基金6项,以第一或通讯作者在国际知名杂志发表论著近120篇
(来源:《肿瘤瞭望-泌尿时讯》编辑部)
声 明





