体检查出结肠息肉
不痛不痒就可以不管吗?
很多人拿到这样的体检报告
往往会掉以轻心
然而,这个不起眼的小肉球
很可能是潜伏在肠道里的
“不定时炸弹”
数据显示
我国结直肠癌年新增病例高达
56.9万例
其中超过六成的患者
在确诊时已发展至中晚期
更令人警醒的是
近乎全部的晚期结直肠癌患者
在确诊前从未接受过肠镜检查
结肠息肉:
沉默的癌变导火索
53岁的张先生,3年前体检发现结肠息肉,当地医生建议切除并定期复查,他却未予理会。直到今年初出现便血、腹痛,再查时息肉已增大并癌变,最终被确诊为晚期肠癌。
武汉大学中南医院结直肠盆底外科副主任医师刘韦成指出:“目前我国结直肠癌呈现两大趋势,一是发病年龄年轻化,二是大多数患者发现即中晚期。”类似的遗憾,频频在各大医院上演。
结肠息肉是肠道黏膜上突起的病变,形同皮肤上长出的“小肉粒”。它们表面看似无害,却在某些情况下悄然癌变。
肠息肉特征与癌变风险对照
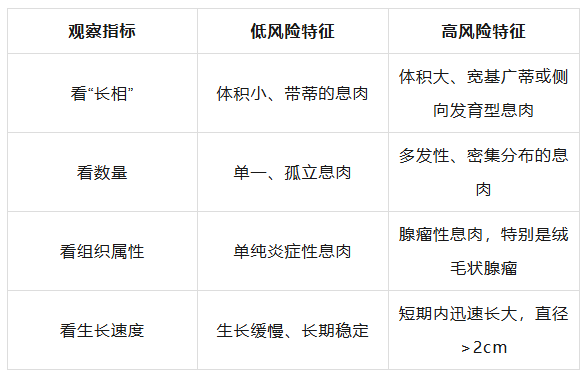
多数结直肠癌遵循“息肉—腺瘤—癌”的发展路径,这一过程通常需要5至10年。在这段相当长的时间内,本有充分机会发现并清除息肉,阻断癌变进程。
这些信号是肠道在求救
结直肠病变早期几乎无症状。随着肿瘤发展,才会出现以下警示信号:
便血是最常见表现,但85%的直肠癌便血被误认为痔疮。排便规律改变(如长期腹泻或便秘)及大便形态变化(如粪便变细、带黏液)也需警惕。
便秘是常见症状,尤其排便次数显著增加需重点关注。研究显示,夜间排便次数≥2次/周且持续超过3个月者,其结直肠肿瘤检出率是普通人群的7.8倍。
固定位置腹痛也值得关注,70%的右半结肠癌患者出现右下腹隐痛,左半结肠病变则多表现为左下腹痉挛性疼痛。
此外,若息肉较大或存在恶变,可能出现不明原因的体重减轻。
肠癌高危人群特征
若符合以下任一条件,应提高警惕:
有以下病史之一:接受过胆囊切除、慢性阑尾炎或阑尾切除、慢性胆道疾病。
具备以下任一危险因素:体重超标、血糖异常、吸烟饮酒、常食用加工肉制品、长期作息不规律或情绪低落。
年龄是重要因素。中国人群肠癌发病率从40岁开始明显上升。《中国结直肠癌早诊早治专家共识(2023版)》建议40—74岁普通人群进行肠镜检查。
家族史是极强风险因素。一级亲属(父母、兄弟姐妹、子女)有肠癌或腺瘤性息肉病史,亲属确诊时越年轻,或患癌亲属越多,风险越高。
遗传性综合征(占所有肠癌5%—10%)同样需关注,例如林奇综合征(最常见的遗传性肠癌综合征,与多种癌症风险增加相关)和家族性腺瘤性息肉病(患者在青少年时期肠道内会长出成百上千个息肉,若不干预几乎100%癌变)。
此外,《中国肿瘤防治核心科普知识(2024)》显示,我国50岁以下早发性结直肠癌患者占比约10%—15%,且呈增加趋势。
这个年龄必须做第一次肠镜
结肠镜检查是结直肠癌防治的关键手段,能直接观察整个结直肠状况,发现并同步切除息肉,将癌症遏制在萌芽阶段。
一次高质量的肠镜检查可降低56%的结直肠癌死亡风险,并提供5—10年的“安全保护期”。
对于普通风险人群,建议从40—45岁开始做第一次肠镜检查。若结果良好,可每5—10年复查一次。
若发现1—2个<1cm的小息肉,建议5—10年复查;发现3个以上或高风险息肉,建议3年复查;有腺瘤性息肉史的患者建议每年做一次全结肠镜检查。
值得注意的是,遗传性高风险人群,如林奇综合征患者,首次肠镜检查需提前至30岁。
不少人对肠镜检查心存顾虑,担心过程不适。如今,无痛肠镜通过静脉麻醉,让患者在睡眠状态下完成检查,几乎感觉不到不适。
来源:长江日报
编辑:田原 |审校:胡亚妮 |审核:安辉





