“医生,我实在疼得熬不住了,能不能给我‘痛快’点?”病房里,晚期肺癌患者张阿姨的这句话,让不少医护心疼。临床上,像张阿姨这样被癌痛折磨的患者不在少数。
数据显示,晚期癌症患者中,70%会出现不同程度的疼痛,其中30%是重度疼痛。但很多人不知道,癌痛并非“绝症标配”,科学应对就能有效缓解。
为了帮助公众和患者正确认识、科学应对疼痛,每年10月的第三周被定为“中国镇痛周”。今年,杭州市第一人民医院吴山院区(杭州市肿瘤医院)疼痛护理团队携手护理健康促进团队,于“镇痛周”期间共同策划并开展了一系列主题宣教活动,旨在破解“癌痛只能忍”的公众认知误区,帮助患者实现“无痛生存”,提升生命质量。


本次镇痛周活动主题鲜明、内容丰富,包括全院护士PCA(患者自控镇痛)泵操作考核、疼痛患者健康宣教工作坊以及全院各病区疼痛科普宣讲。
在科普宣讲环节,疼痛护理专科团队和健康促进团队向患者和家属详细讲解了科学应对癌性疼痛的“三板斧”。
首先,正确认识癌性疼痛?别把“疼”当“必然”。
癌性疼痛(简称“癌痛”),简单说就是癌症本身或治疗过程中引发的疼痛,可能是持续的钝痛、刺痛,也可能是突然爆发的剧痛。
从发生率来看,早期癌症患者疼痛发生率约20%,而晚期患者会飙升至70%-90%。这么高的比例,和两个原因有关:一是肿瘤直接“搞破坏”,比如癌细胞侵犯骨头会引发骨痛、压迫神经会导致放射性疼痛;二是治疗相关疼痛,比如手术伤口痛、化疗后口腔溃疡痛、放疗后皮肤灼痛。
更需要注意的是,癌痛不只是“身体痛”,还会让人失眠、焦虑,甚至放弃治疗——有研究发现,约40%的癌痛患者因疼痛控制不佳,降低了抗癌治疗的依从性。
其次,学会描述你的疼痛。
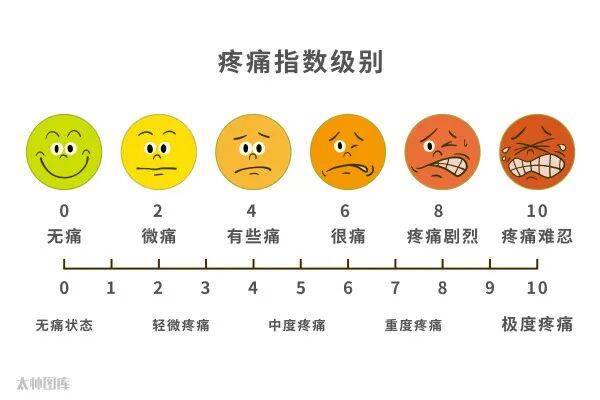
多患者疼得直哭,却只会说“我很疼”,医生很难精准判断。其实,只要学会“评估疼痛”,就能让治疗更对症。
临床上最常用的是“数字评分法(NRS)”:在纸上画0-10的数字,0分是“完全不疼”,10分是“能想到的最疼”,你选一个数字代表当下的疼痛程度。比如“能忍受、不影响睡觉”可能是3分,“疼到睡不着、翻身都难”可能是7分。
除了打分,还要告诉医生3个关键信息:
①疼痛位置(比如“右腰像被针扎”);
②疼痛性质(是钝痛、刺痛还是胀痛);
③加重或缓解因素(比如“走路时更疼,躺着能好点”)。
这些信息能帮医生快速找到病因,制定止痛方案。
最后,科学治疗“止住”癌痛。
很多人觉得“癌症疼是没办法的事”,但实际上,通过规范治疗,80%以上的癌痛能得到有效控制。核心方法就是“三阶梯止痛法”,这是全球公认的癌痛治疗标准。
1.第一阶梯:轻度疼痛(NRS1-3分)
比如“偶尔隐痛,不影响吃饭睡觉”,常用非甾体类抗炎药,像布洛芬、对乙酰氨基酚。注意这类药不能长期吃,要遵医嘱控制剂量,避免伤胃或伤肾。
2.第二阶梯:中度疼痛(NRS4-6分)
比如“经常疼,影响睡眠”,会用弱阿片类药物,像可待因、曲马多,常和第一阶梯药物联用,增强止痛效果。
3.第三阶梯:重度疼痛(NRS7-10分)
比如“疼到打滚、无法忍受”,会用强阿片类药物,像吗啡、羟考酮。
这里要重点说的是,很多人怕“阿片类药物成瘾”,其实在医生指导下规范使用,成瘾率不到1%。所谓“成瘾”是指停药后出现渴望、焦虑等心理依赖,而患者用药后可能出现的“耐受”(比如原来的剂量效果变差),是身体适应药物的正常反应,医生会调整剂量,不是成瘾。
除了药物,非药物治疗也能辅助止痛,比如心理疏导(帮患者缓解焦虑,减少“越怕疼越疼”的恶性循环)、物理治疗(热敷、按摩、针灸,适合轻度疼痛或辅助药物使用)。
家属能做些什么?
做好“陪伴与观察”
对癌痛患者来说,家属的支持很重要。可以从两方面入手:
一是心理支持:多陪患者聊天,听他们说疼痛的感受,别用“忍忍就过去了”“别人比你更疼”这类话否定他们的痛苦,而是说“我知道你很疼,我们一起找医生调整方案”。
二是观察反应:用药后注意观察患者有没有副作用,比如恶心、便秘、嗜睡,一旦出现及时告诉医生,别自己停药或减药。
癌痛不是“绝症的必然附属品”,而是一种可以被有效控制的症状。如果你或身边的人正被癌痛困扰,别硬扛,及时到医院肿瘤科或疼痛科就诊,医生会根据具体情况制定个性化的止痛方案。






