声明:本文根据权威资料结合个人观点撰写,为原创内容,文末已标注文献等相关信源,在今日头条全网首发72小时,文章不含任何虚构情节和“艺术加工”,无任何虚构对话,本文不含任何低质创作,旨在更加趣味性的科普健康知识,如有不适请线下就医。
“医生,我打了胰岛素后血糖确实降了,但怎么反而觉得身体更虚了?”在一次复查中,一位长期用药的工人提出这样的疑惑。
胰岛素是糖尿病治疗中最经典、最有效的工具之一,可以挽救急危重症,也能帮助很多口服药物无效的患者稳定血糖。
但和所有药物一样,它不是单纯的“救命神针”,长期依赖胰岛素,除了带来血糖控制的好处,还潜藏着一些风险。

低血糖是最常见也是最危险的问题,胰岛素通过促进葡萄糖进入组织细胞来降低血糖,但若剂量稍微不合适,或者饮食、运动没有配合好,血糖就可能降到过低。
轻者会感到心慌、出汗、手抖,重者甚至可能昏迷、抽搐,危及生命,低血糖的危险性比高血糖更直接,它来得突然,往往不给人准备的时间。
很多长期用胰岛素的患者,身体逐渐对低血糖的早期信号“麻木”,错过最佳处理时机。长期反复的低血糖,还可能损伤大脑认知功能。
这就提醒人们,打针本身不是目的,学会调整剂量、监测血糖、识别预警信号才是关键。
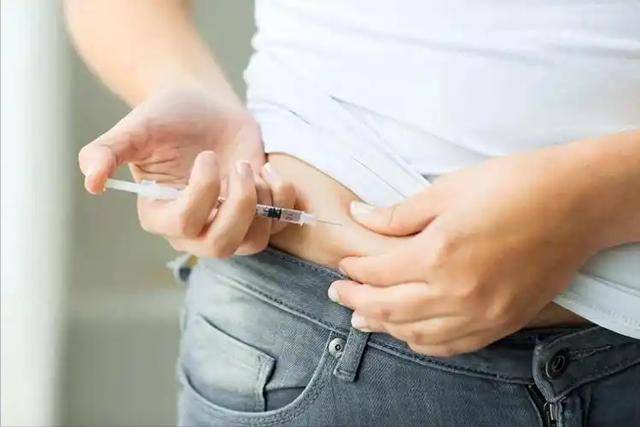
体重增加,是不少人长期注射胰岛素后的困扰。原因在于胰岛素会促进脂肪和糖原储存,如果饮食管理不严,血糖虽然降下来了,但脂肪却悄悄堆积。
很多患者感到奇怪:明明吃得差不多,为什么打针后体重反而上升?其实是因为胰岛素让身体对营养利用更充分,过剩的部分就转化为脂肪储存起来,对糖尿病人而言,这是一种“隐形负担”。
肥胖不仅会增加心血管风险,还会进一步加重胰岛素抵抗,形成恶性循环,控制体重,依然要靠饮食和运动配合,光靠胰岛素本身并不能解决根本问题。

注射部位的不良反应,也是很多人忽视的细节,长期在同一个位置打针,容易出现硬结、皮下脂肪萎缩或肥厚,甚至导致胰岛素吸收异常。
有些患者血糖忽高忽低,查不到原因,其实问题出在打针的“针眼”上。
医学上一直强调要轮换注射部位,但在日常生活里,很多人为了图方便,总在某个固定点反复注射,久而久之就造成了组织损伤。
这并不是胰岛素本身的“毒性”,而是使用方式不当引起的次生问题,正确的操作习惯,往往比药物本身更能影响疗效。
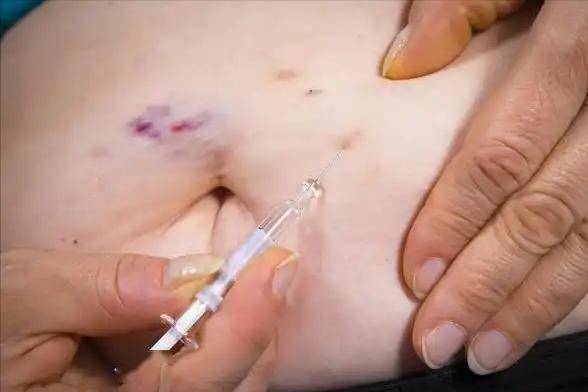
水肿,是一部分长期打胰岛素患者可能遇到的情况。胰岛素会促进肾小管对钠的重吸收,从而导致水分潴留。表现为脚踝肿胀、下肢沉重感,有时患者会误以为是心脏或肾脏出了问题。
虽然这种水肿大多数情况下不算严重,但长期存在会让患者感到不适,还可能干扰对其他疾病的判断。
如何分辨水肿的来源,如何在医生指导下进行饮食调控和剂量调整,决定了这个副作用能否被平稳应对。忽视它,可能延误对更大健康风险的识别。

有些人长期用胰岛素,还会经历视力的暂时性波动,血糖下降过快时,眼球晶体的渗透压发生变化,导致屈光状态改变,短期内出现看东西模糊的情况。
很多人以为是眼病加重,事实上这是一种可逆的现象。但它的存在说明,血糖控制过快过猛,也不是理想的选择。糖尿病的管理强调“平稳”,而不是追求某个数字的瞬间达成。
过度依赖药物而忽视生活方式,往往就容易出现这种短期的困扰。

这些风险并不是否定胰岛素的价值,而是提醒人们,任何治疗手段都有边界。胰岛素是救命的药,但它并不是让人可以完全放松警惕的“护身符”。
长期使用带来的问题,往往和患者的生活习惯、使用方式密切相关。药物只是治疗的一部分,饮食、运动、自我监测和与医生的沟通,才是整体管理中不可或缺的环节。
只要血糖降到理想水平,就说明一切都很好。但事实并非如此。血糖的数字只是表象,背后身体的代谢状态才是根本。长期反复的低血糖、体重增加、组织损伤,都会影响健康。
真正的治疗目标,不是短期数字的漂亮,而是长期稳定、并发症少。这就要求患者从一开始就要认识到:打针不是替代自律,而是辅助自律。
胰岛素的应用体现了现代医学的矛盾:我们需要它来挽救生命,但同时必须承认,它并不能取代生活方式的根本改变。
一个人如果在打针的同时依然大吃大喝、缺乏运动、不监测血糖,那结果只会是风险不断累积。医学提供的工具,能否真正变成保护,取决于使用者是否愿意配合调整生活。
胰岛素既是治疗,也是考验。它考验患者是否能真正理解慢性病管理的本质:靠的是长期习惯,而不是单一药物。医生的提醒,正是要打破“有针就安心”的错觉,把风险和责任同时摆在面前。
糖尿病患者长期打胰岛素,到底该如何降低这些风险?学会监测和识别低血糖,严格控制饮食和体重,轮换注射部位,留意水肿和视力变化,并保持与医生的密切沟通。
只有这样,胰岛素才能发挥它的救人作用,而不至于在无形中带来新的伤害。因为这些措施分别从血糖稳定、身体代谢、注射安全以及病情监测等多方面保障了胰岛素治疗的有效性和安全性。

以上内容仅供参考,若身体不适,请及时咨询专业医生。
关于打胰岛素您有什么看法?欢迎评论区一起讨论!
![]()
参考资料:
[1]刘艺文,余洁,马池发,等.胰岛素自身免疫综合征诊治专家共识(2024版)[J].中国医学前沿杂志(电子版),2024,16(12):1-15.






